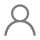- ISBN:9787030725226
- 装帧:一般胶版纸
- 册数:暂无
- 重量:暂无
- 开本:16开
- 页数:216
- 出版时间:2022-07-01
- 条形码:9787030725226 ; 978-7-03-072522-6
内容简介
本书详细介绍了炎症性肠病的流行病学、病因及发病机制、临床表现、辅助检查、诊断及鉴别诊断、治疗等,同时关注门诊、住院的炎症性肠病患者的临床常见问题,包括入院诊断及治疗、多学科协作、治疗后随访及特殊人群的临床相关问题等。本书理论与实践紧密联系,以临床工作中的实际问题为主,对具体的临床诊治策略进行了重点阐述,注重实用性、可读性。本书通过总结炎症性肠病的临床特征及诊治策略,力求为临床一线医师进行炎症性肠病的诊治工作提供帮助,可供消化科医师参考。
目录
**章 炎症性肠病 1
**节 概述 1
第二节 流行病学 1
第三节 病因及发病机制 7
第四节 临床表现 11
第五节 辅助检查 21
第六节 诊断及鉴别诊断 34
第七节 治疗 42
第二章 特殊人群的炎症性肠病 68
**节 儿童炎症性肠病 68
第二节 妊娠期炎症性肠病 75
第三节 哺乳期炎症性肠病 85
第四节 老年人炎症性肠病 86
第三章 炎症性肠病的临床常见问题 94
**节 炎症性肠病门诊的临床常见问题 94
第二节 炎症性肠病患者入院后内科诊治中的临床常见问题 113
第三节 炎症性肠病外科诊治中的临床常见问题 137
第四节 炎症性肠病随访过程中的临床常见问题 151
参考文献 196
彩图
节选
**章 炎症性肠病 **节 概述 炎症性肠病(inflammatory bowel disease,IBD)是一类累及肠道的慢性非特异性炎症性疾病,被认为是由遗传易感宿主对肠道微生物的不适当炎症反应引起的。人们不完全清楚其发病机制,目前认为与免疫、遗传、肠道微生态、环境、精神心理因素等有关。IBD包括溃疡性结肠炎(ulcerative colitis,UC)、克罗恩病(Crohn’s disease,CD)和未定型结肠炎,主要临床表现为腹痛、腹泻、黏液脓血便。目前 IBD的诊断没有金标准,应根据临床表现、消化内镜、病理学、影像学和实验室检查结果进行综合判断。IBD的治疗方案应根据患者的具体病情进行制订,包括起病类型、发病年龄、病变部位、病变范围、活动度、并发症、既往治疗方案及患者对治疗的应答等,力求治疗方案兼有规范化和个体化。IBD常用的治疗药物有氨基水杨酸、激素、硫唑嘌呤、环孢素、沙利度胺及英夫利昔单抗、阿达木单抗、维多单抗、乌司奴单抗等,选择性白细胞吸附疗法和粪菌移植也有一定疗效,但迄今为止,仍无治愈 IBD的药物和方法。 第二节 流行病学 一、世界范围内炎症性肠病的流行病学趋势 IBD*早是工业革命期间在西欧被报道的,虽然以前只被认为是经济发达国家中的一种疾病,但随着时间的推移,炎症性肠病的全球流行病学发生了巨大变化,无论是成人还是儿童,IBD的发病率和流行率在全球范围内均呈上升趋势。西欧和美国等发达地区的 IBD发病率相对稳定,但*近的流行病学研究表明,在亚洲、非洲和东欧等以前被认为 IBD发病不常见的地区, IBD的发病率和流行率显著增加。 IBD在亚洲人群中的临床表现与西欧等人群相似,但存在一些差异,包括在男性中和回肠、结肠CD的患病率较高,家族聚集性较低,手术率较低和存在肠外表现。这些差异可能与时间、遗传和环境因素有关。在发病率迅速增加的地区研究 IBD的流行病学,可能会发现与疾病发展相关的重要病因学因素。 1.欧洲以前的研究表明,欧洲 IBD发病率从北到南呈下降趋势,但20世纪90年代初,欧洲 IBD研究小组发现,南欧和北欧的发病率相当,可能是以前的高发区发病率相对稳定,而以前的低发区发病率持续上升的缘故。传统上西欧国家是高发地区,但目前它们的发病率已经稳定甚至下降,而东欧以前的低发地区发病率却在持续升高。在过去20年中,东欧国家的生活方式更加“西化”,这可能是UC和CD发病率增加的一个原因。多项研究表明, IBD患者的亲属患相同疾病的风险比普通人群高得多,这种风险主要取决于两个因素:①亲属关系程度;② IBD类型。在亲属关系方面,一级亲属的 IBD患病率高于二级亲属,且 IBD在后代中发病的年龄可能比其父母更早。CD患者的家族聚集率高于UC患者。 2000~2017年,在英国UC患病率从390/10万增加到570/10万,年均增长率约为2.7%。男性和女性UC患病率相似。CD的患病率从220/10万增加到400/10万。到2025年,预计 IBD患病率为1.1%。IBD可导致住院和休假,其管理成本很高。鉴于这些疾病对个人和社会的影响,准确和*新的流行率及结果数据对于服务规划非常重要。按年龄划分的发病率呈双峰分布,峰值出现在30~40岁和60~80岁年龄组,男性发病率高于女性。在50岁以下的人群中,发病率随着时间的推移略有上升,但在50岁及以上人群中,发病率下降了5%。新的治疗方法、手术、人口老龄化和多学科管理可能会延缓发病率的增加。发达国家的其他几项研究表明,其总体发病率稳定或略有下降。IBD的病程因年龄而异,年轻人的疾病模式更具侵袭性,胃肠道受累更广泛。研究期间,尽管用于管理 IBD的可用药物显著增加,但UC或CD患者的结直肠癌发病率没有下降。与非 IBD人群相比,UC一直与结直肠癌相关,但在CD患者中并未观察到这种相关性。 2.南美洲在过去21年里,IBD的发病率和流行率在巴西显著增加,居住在城市的人同时患CD和UC的风险更高。所有纳入的研究都显示,在南美洲人群中UC的发病率明显高于CD,南美洲 IBD疾病负担的上升似乎反映了*近在非洲、亚洲和东欧等其他发展中国家观察到的流行病学变化。目前南美洲 IBD的发病率和流行率虽然仍然低于美国、澳大利亚和英国等国家,但从巴西、阿根廷、哥伦比亚和乌拉圭等国家获得的研究数据显示,与中国、印度尼西亚、马来西亚、新加坡、斯里兰卡和泰国等亚洲国家相比,其疾病负担要高得多,且疾病负担的增加速度似乎比其他发展中地区更快。南美洲的总人口超过4.3亿,预计未来将在全球范围内造成严重的 IBD负担。加速的工业化,包括城市化程度的提高,导致了生活方式、行为和暴露方式的转变,这促进了 IBD的发展。较高的吸烟率、久坐不动的职业习惯和较低的母乳喂养率都是 IBD发生的风险因素,这些均与密集城市中人们采用的生活方式有关。研究表示,暴露于肠道病原体越多的人群,发生CD的风险也越高。 3.亚洲传统上被认为是低发病率地区的亚洲,在社会经济快速发展的同时,发病率也在上升。*近在亚洲8个国家进行的一项大规模人口研究表明, IBD的发病率从0.54/10万到3.44/10万不等。在中国, IBD发病率*高的地区是广州,其次是香港和澳门。在香港,来自医院队列的数据显示,1990~2001年,CD和UC的发病率分别从0.4%上升到1.0%,从0.8%上升到1.2%。在印度,一项基于社区的研究报道UC的发病率相对较高,为6.0/10万。1961~1991年,在日本UC的发病率从0.02/10万增加到1.95/10万,而CD的发病率在1986~1998年从0.60/10万增加到1.20/10万。目前,据估计日本有超过10万例UC患者。在韩国,两项基于人群的研究表明,从1986~2008年,CD和UC的发病率都有所上升。 即使在亚洲,IBD的发病率也因地理和种族而异。据报道,印度的 IBD发病率*高,其次是日本和中东地区,而总体上 IBD的上升趋势在东亚地区较明显。城市的 IBD患病率似乎也高于农村。除了地理上的差异,包括马来西亚和新加坡在内的多种族国家中,种族差异也被描述为印度裔似乎比同一国家的华裔和本地马来西亚人更容易感染 IBD的影响因素。这些差异可能反映了遗传易感性、生活条件和(或)饮食习惯的差异。在非洲和中南美洲,流行病学数据仍然稀缺或不明确。总之,随着发展中国家的发展和工业化, IBD的发病率可能会进一步增加。 几项研究表明,从低流行地区(如亚洲)移民到高流行国家(如英国、加拿大)的人发生 IBD的风险增加,尤其是在**代儿童中。这些迁移研究表明,儿童承担了新环境的风险因素,而父母保持了他们*初的风险模式,这表明童年时期的环境影响至关重要。 在美国、澳大利亚、英国等国家,CD的发病年龄中位数为20~30岁,而UC的发病年龄中位数为30~40岁。与这些发现一致的是,亚洲CD的诊断年龄小于UC。亚洲诊断为UC的平均年龄与美国、澳大利亚、英国等国家相似或略高,为35~44岁。IBD的发病部位在亚洲与美国、英国等国家研究报道的大致相似(直肠炎,37% vs.32%;左侧结肠炎,32% vs.27%;广泛/全部结肠炎,31% vs.41%)。与美国、英国等国家相比, IBD在亚洲的临床表型和并发症方面存在一些差异,包括男性患者较多,回结肠受累的患病率较高,手术率较低,家族聚集性较低。 这些疾病、严重程度和并发症的差异可能是多因素的,过去20年间,亚洲国家的生活方式更加“西化”,所有这些因素以前都与 IBD联系在一起,因此生活方式的变化可以解释观察到的 IBD发病率的增加。饮食中脂肪、脂肪酸、糖的炎症性肠病临床解析高摄入增加了患 IBD的风险,而水果和蔬菜摄入量的增加可降低这一风险。在日本,乳制品和肉类摄入量的增加与日本UC的上升趋势一致。甜食和高脂肪饮食的较高消费量与 IBD有关。其他假定的因素,如吸烟、扁桃体切除术、口服避孕药的使用、非母乳喂养和疫苗接种,以及*近补充的新因素,如维生素 D水平、心理压力和体育锻炼量,都被认为与 IBD有关。 4.其他研究报道 IBD患病率*高的是欧洲(挪威为505/10万,德国为322/10万)和北美洲(美国为286/10万,加拿大为319/10万)。在北美洲、大洋洲和欧洲许多国家,IBD的患病率超过0.3%。总体而言,北美洲和欧洲的发病率稳定或在下降。自1990年以来,非洲、亚洲和南美洲的新兴工业化国家的 IBD发病率一直在上升。在21世纪之交, IBD已经成为一种全球性疾病,在新兴工业化国家的发病率正在加速上升。虽然经济发达国家的发病率正在趋于平稳,但由于患病率高,疾病负担仍然很高。这些数据突显了通过对 IBD预防的研究和卫生保健系统创新管理 IBD这种复杂和高花费疾病的必要性。此外,在以前 IBD不常见的族裔和民族中,疾病发病率的增加对理解不同人群的发病机制和环境诱因具有重大影响。一些研究的结果表明,在经济发达国家的某些地区,儿童发作性 IBD的发病率可能会增加。此外,到经济发达国家的移民 IBD发病率低于非移民,但从亚洲一些低发病率地区移民的后代与非移民的后代相比,IBD的发病率也同样高。中国*早的UC病例报告是在20世纪50年代。尽管UC在亚洲比CD更常见,但*近的流行病学研究数据表明,CD的发病率正在上升。 二、我国炎症性肠病的流行病学趋势 1.我国 IBD流行趋势近20年来,IBD 患者在我国有明显增多的趋势,增多的原因被认为与经济快速发展、城市化进程及环境、饮食变化有关,我国幅员辽阔、气候多样、人民生活饮食习惯及城市化水平差异较大,所以,IBD发病率及临床特征也存在明显差异。据2014年中国疾病预防控制中心的数据,在中国2005~2014年 IBD的总病例数约35万,预计2025年达150万。有研究分析显示1981~2000年国内文献报道的10年间病例数增加了3.08倍,认为我国 IBD的发病率已居亚洲前列。有学者对1990~2003年国内大型三级甲等医院 IBD住院患者进行回顾性研究,共收集3100例UC和515例CD患者,结果显示我国 IBD住院患者呈逐渐增加趋势,粗略推测UC患病率约为11.6/10万,CD患病率约为1.4/10万。可喜的是2010~2013年迎来了我国 IBD流行病学研究的高潮。多项前瞻性研究对湖北武汉、广东中山、黑龙江大庆等地区进行了基于全部城市人口为期一年的 IBD流行病学研究,揭示了中国部分地区 IBD发病率及流行病学特征,也发现了我国不同地区 IBD发病率的差异性及临床特征的异同,如北方地区的发病率明显低于南方地区。对我国9个城市和地区的研究结果分析发现,在 人口密集的城市 IBD发病率明显升高;我国 IBD发病率与区域国内生产总值(GDP)呈正相关。 2. IBD发病相关因素 (1)遗传和种族:一般认为白种人的发病率较高。单卵双胞胎中两人同患UC的概率是16%,两人同患CD的概率是35%,均明显高于双卵双胞胎的发病率,进一步提示遗传因素对 IBD发病有重要作用,且CD可能比UC更具有遗传倾向。 (2)饮食:糖、脂肪、单不饱和脂肪酸和多不饱和脂肪酸,高蛋白、油炸食品均有可能增加 IBD发病风险。摄入较多蔬菜、水果及鱼类有预防 IBD的作用。 (3)吸烟:有研究报道吸烟者的UC发病率较不吸烟者低,已戒烟者的UC发病风险反而比从不吸烟者高。 (4)早产、婴儿期疾病和母亲妊娠期疾病如感染、黄疸、妊娠高血压综合征等会增加 IBD的发病风险。 (5)良好的生活条件和环境卫生会减少儿童时期对肠道疾病病原的暴露,以后一旦暴露于新的抗原后出现异常免疫反应的可能性会增加,从而增加了 IBD的发病风险。冰箱的使用可能会增加CD的发病风险。 (6)口服避孕药是 IBD 的危险因素,但影响机制目前尚
-

彩色图解黄帝内经
¥23.1¥68.0 -

中医手诊图释
¥9.4¥28.0 -

中医入门必背歌诀
¥12.4¥38.0 -

中医诊断全书
¥18.7¥59.0 -

家庭实用百科全书养生大系:中国土单方
¥19.4¥68.0 -

经络穴位按摩大全:彩图版
¥19.6¥69.0 -

医疗再生:日美现场报道
¥16.5¥36.0 -

彩色图解黄帝内经
¥15.9¥49.8 -

神农本草经
¥20.0¥69.0 -

野外认采草药彩色图鉴
¥15.4¥45.0 -

彩色图解伤寒论
¥15.3¥45.0 -

刮痧拔罐针灸指南
¥18.7¥59.0 -

黄帝内经 (全6册)
¥41.3¥168.0 -

感悟中医-第3版
¥15.4¥48.0 -

临床常用百方精解-国医精粹口袋书系
¥7.9¥23.0 -

临床常用百药精解-国医精粹口袋书系
¥11.2¥32.0 -

中医学:做自己的中医2
¥23.4¥59.0 -

寻回中医失落的元神2:象之篇
¥29.4¥49.8 -

彩色图解金匮要略
¥14.5¥45.0 -

李可临证要旨. 2
¥41.6¥78.0